[vc_row content_text_aligment=”left” css=”.vc_custom_1493281775182{padding-top: 8px !important;padding-bottom: 11px !important;}”][vc_column][vc_column_text]
سندرم X شکننده (FXS) شايعترين نوع عقبماندگى ذهنى ارثى و دومين بيمارى ژنتيکى عقبماندگى پس از تريزومى ۲۱ (Trisomy-21) است، ژن اين بيمارى بهصورت وابسته به X غالب به ارث مىرسد و ميزان نفوذ اين ژن (Penetrance)، در مردان ۸۰% و در زنان ۳۰% است. فراوانى افراد ناقل در اين سندرم، تقريباً ۶۶۸/۱ مىباشد. بهعلاوه اين سندرم، دومين عامل شايع عقبماندگى ذهنى است که در اثر نقص در يک ژن بهوجود مىآيد. شيوع تخمينى اين سندرم ۱۶ تا ۲۵ در ۱۰۰،۰۰۰ در مردان و نصف اين ميزان در زنان مىباشد. اين سندرم توجيهکننده ۳ تا ۶ درصد موارد عقبماندگى ذهنى در بين پسربچههاى با سابقه خانوادگى مثبت عقبماندگى ذهنى است. علائم اين سندرم در اثر بروز نوع خاصى از جهشهاى ژنى ايجاد مىشود که در نتيجه آن، تکرارهاى سه تائى CGG در ژن (FMR (Fragile X Mental Retardation افزايش غيرطبيعى مىيابد.
تعداد اين تکرارها در افراد طبيعى بين ۶ تا ۵۴ تکرار است، در افراد ناقل و زنان طبيعى که داراى فرزندان مبتلا هستند، تعداد اين افزايشها به حد ۵۴ تا ۲۰۰ تکرار مىرسد که اصطلاحاً به اين حالت پيشجهش (PM) گفته مىشود و افراد واجد پيش جهش خود علائم بيمارى را آشکار نمىکنند اما به احتمال زياد داراى فرزندان مبتلا خواهند بود. افزايش بيش از حد اين تکرارها (بين ۲۰۰ تا بيش از ۱۰۰۰ تکرار) سبب بروز علائم بيمارى مىشود که به اين حالت جهش کامل (FM) اطلاق مىگردد و هر چه افزايش اين تکرارهاى ژنى بيشتر باشد بيمارى در سنين پائينتر و با علائم بالينى شديدتر آشکار خواهد شد. اين تکرارها ويژگى خاصى دارند که ممکن است تعداد آنها از يک نسل به نسل ديگر، همچنين در درون يک فرد منفرد در طى گذر عمر تغيير کرده و افزايش يابد.
نشاندهنده طيف تغييرات گسترده عقبماندگى ذهنى در بين زنان و مردان مبتلا به X شکننده
|
زنان |
مردان |
||||||||||
|
%۵۶ |
در شروع بيمارى |
%۸ |
در شروع بيمارى |
||||||||
|
%۲۴ |
خفيف |
%۱۲ |
خفيف |
||||||||
|
%۱۹ |
متوسط |
%۵۰ |
متوسط |
||||||||
|
%۱ |
زياد و جدى |
%۲۰ |
زياد و جدى |
||||||||
|
%۸ |
عميق |
||||||||||
الگوى توارثى سندرم X شکننده
اين سندرم بهصورت وابسته به X غالب به ارث مىرسد و به ميزان نفوذ ژن در اين بيماري، در مردان ۸۰% و در زنان ۳۰% است. جنس والد طبيعى که در حالت پيشجهشى قرار دارد در انتقال سندرم به زادهها و نيز در ميزان نفوذ عقبماندگي، تأثير خواهد داشت، بهصورتى که، در زمان به ارث رسيدن کروموزوم X افزايش تکرارها از حالت پيشجهشى به جهش کامل، از والد پدر صورت نمىگيرد، در حالىکه در مورد زنان در حالت پيشجهشي، چنين افزايش تکرارى ديده مىشود، بنابراين، فرزندان اين مادران در معرض به ارث بردن فنوتيپ عقبماندگى ذهنى قرار دارند. پديدهٔ ديگرى که در نحوه به ارث رسيدن اين سندرم به چشم مىخورد از پيشافتادگى (Anticipation) نام دارد که عبارت است از وقوع يک بيمارى ژنتيکى با شدت بيشتر و سن بروز پائينتر در نسلهاى بعدى شجرهنامه. در سندرم X شکننده تعداد اشخاص مبتلا به سندرم و تعداد تکرارهاى CGG در نسلهاى پائينتر شجرهنامه، بيشتر خواهد بود، همه پيشجهشها يکسان نيستند و تعداد تکرارهاى پيشجهشى متفاوت است.
از طرفي، تعداد تکرارها از يک نسل به نسل بعدى افزايش مىيابد. اين مسئله باعث مىشود که احتمال تبديل شدن به حالت جهش کامل در نسلهاى بعدى و بروز علائم بيمارى افزايش پيدا کند. اين مسئله احتمال تبديل شدن به جهش کامل را در نسلهاى بعدى افزايش مىدهد که مسئول ايجاد پديده از پيشافتادگى است. نکته قابل توجه ديگر، در به ارث رسيدن اين سندرم، احتمال افزايش تعداد تکرارها به حالت جهش کامل مىباشد که بستگى به طول آلل مادرى دارد. بر طبق مطالعات اوليهاى که صورت گرفته است، براى آللى که در حالت پيشجهشى قرار دارد و تعداد تکرارهاى ژنى آن کمتر از ۷۰ است، احتمال تبديل شدن به جهش کامل، ۱۰% در هر گامت در هر نسل است. در حالىکه در تکرارهاى بين ۷۰ تا ۹۰، احتمال تبديل شدن به حالت جهش کامل ۷۵% است. با افزايش تعداد تکرارها به ۹۰، اين احتمال به بيش از ۹۰% افزايش مىيابد.
تشخيص بيش از تولد
سندرم X شکننده بهوسيله جهشهائى در ژن FMR ايجاد مىشود و يکى از شکلهاى شايع عقبماندگى ذهنى در مردان مىباشد. تشخيص پيش و بعد از تولد سندرم X شکننده بهوسيله آناليز DNA بهطور مستقيم امکانپذير است. تشخيص پيش از تولد سندرم X شکننده مىتواند يا در سلولهاى پرزهاى کوريونيک و يا سلولهاى مايع آمنيوتيک انجام شود. يعنى آمنيوسنتز و CVS هر دو قابل انجام است.
درمان سندرم X شکننده
تاکنون هيچ درمانى براى سندرم X شکننده شناسائى نشده است، اگرچه تصميمات مناسب و داروها مىتوانند در جهت افزايش توانائى هر کودک کمک نمايند، اما بيشتر پسران و بسيارى از دختران، بهطور قابل توجهى در سرتاسر زندگى خود، مبتلا باقى مىمانند. تحقيقاتى که بر روى FRAXA انجام گرفته، منجر به پيشرفتهاى مهمى در شناخت بيمارى X شکننده شده است، ما در حال حاضر مىدانيم که نقش طبيعى پروتئين FMR برقرارى رابطه بين نورنها (سلولهاى مغزي) است که يادگيرى و حافظه را شکل مىدهد و دانشمندان در حال بررسى اين مسئله هستند که کاهش اين پروتئين چگونه باعث ايجاد سندرم X شکننده مىشود.
مشاورهٔ ژنتيک
مشاوره ژنتيک سندرم X شکننده بستگى به تشخيص دقيق به طريقهٔ مولکولى دارد. تشخيص مولکولى مشخص مىکند که اختلال، مربوط به سندرم X شکننده است و آنهائى را که در فاميل، ناقل گسترده اين اختلال هستند نيز دقيقاً شناسائى کرده، دامنه گسترش را تعيين مىکند. تشخيص سيتوژنتيکي، موارد شاخص بيمارى را شناسائى مىکند، ولى در مطالعات فاميلى ناموفق است، زيرا نمىتواند ناقلين PM را تشخيص دهد. معمولترين وضعيت مشاوره، براى افرادى در نظر گرفته مىشود که در خانوادههاى آنها، حداقل يک فرد از آن خانواده مبتلا به سندرم X شکننده باشد. ريسک ابتلا براى چنين افرادى که بهعنوان غيرناقل شناخته مىشوند، صفر مىباشد. براى افرادى که ناقل شناخته مىشوند، ريسک داشتن بچههائى با سندرم X شکننده بستگى به جنس والد ناقل، جنس بچه و ميزان تکرار توالى CGG دارد. نگرش موقتى اين است که به زنان با آللهاى واجد ۵۵ تکرار يا بيشتر توصيه مىشود که مورد تشخيص پيش از تولد براى فرزندان خود اقدام کنند. همچنين، به آنهائى که واجد آللهائى با تکرار بين ۵۵-۴۵ هستند، بايد توصيه شود که ريسک کم، ولى غيرقابل سنجشى دارند که فرزند آنها مىتواند يک PM با کپى بيش از ۹۵ تکرار باشد. دختران مادرانى با تکرار بيش از ۵۵ مىتوانند خطر مشابهى براى داشتن فرزند واجد سندرم X شکننده داشته باشند. از اين رو، خانمهائى که ناقل هستند، حتى موارد PM، نبايد بدون انجام مشاوره بچهدار شوند.
علائم سندرم X شکننده در زنان
ناقلين هتروزيگوت براى اين سندرم فنوتيپهاى بسيار متفاوتى را نشان مىدهند. تقريباً ۵۰% از زنانى که در حالت جهش کامل هستند و در مطالعات سيتوژنتيک محل شکننده را نشان مىدهند، داراى مشکلات عقلي، از ناتوانى در يادگيرى تا عقبمانمدگى ذهنى شديد هستند. تمام زنانى که در حالت PM قرار دارند، از نظر کلينيکى کاملاً طبيعى مىباشند. اخيراً گزارشهائى مبنى بر مشاهده يائسگى زودرس در زنانى که در حالت پيشجهشى قرار دارند، منتشر شده است. بزرگى تخمدانها در بعضى از ناقلين زن مشاهده شده و نشاندهنده تأثير بيمارى بر روى غدد جنسى در هر دو جنس است. هيچگونه مشخصه رفتارى در زنان داراى مشکلات عقلى که ناقل سندرم X شکننده هستند ديده نمىشود، ولى الگوهاى صورت، به همان شکلى که در مردان FM وجود دارد، در زنان نيز به چشم مىخورد، پيشنهاد شده است که ميزان بيان ژن معيوب در زنها با ميزان عقبماندگى ذهنى در ارتباط است. يک نظريه براى توضيح تفاوت در ميزان بيان در زنان ناقل جهش کامل وجود دارد که بر طبق آن، ميزان عقبماندگى ذهني، به الگوهاى غيرفعال شدن کروموزوم X بستگى دارد، بهطورى که، در زنان با عقبماندگى ذهنى شديدتر، نسبت سلولهاى حملکننده کروموزوم X فعال که حامل جهش X شکننده نيستند کمتر است.
علائم سندرم X شکننده در مردان
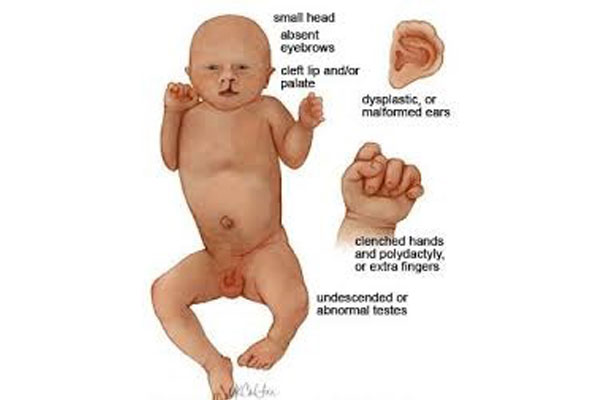
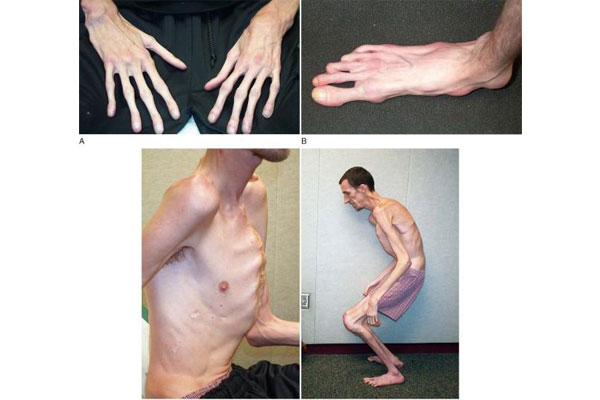
تشخيص کلينيکى اين سندرم در نوزادان پسر بسيار مشکل است. زيرا نوزادان، پسر مبتلا، غير از بالا بودن وزن متوسط، علامت خاص ديگرى را نشان نمىدهند. الگوهاى خاص مرفولوژيکى در دوران کودکى ظاهر مىشوند، از جمله بزرگبودن دور سر، الگوى خاص صورت شامل هيپوتومي، بزرگى گوشها، بلندى پيشاني، چانه برجسته، کشيده بودن صورت، قابليت تحرک زياد (Hyper extensibility) در غضروفها، کف پاى صاف (Pes Planus) فرورفتگى جناق سينه، پائينافتادگى دريچه ميترال (MVP) و اتساع ريشه آئورت است. بزرگى بيضهها (Macroorchidism) قبل از بلوغ ديده نمىشود، ولى در ۹۰% از مبتلايان بعد از بلوغ ديده مىشود. طول عمر اين بيماران معمولاً طبيعى است و دليلى براى مرگ زودرس در مبتلايان به سندرم تاکنون گزارش نشده است. ولى ميزان IQ در مبتلايان به سندرم تفاوت دارد و اين تفاوت، حتى در ميان افراد يک خانواده نيز ديده مىشود و متوسط آن در بين مبتلايان ۳۰ تا ۴۵ است. مشکلات فيزيولوژيکى و رفتارى در کودکى وجود دارد که شامل مشکلات توجه، بيش فعالى و حرکات کليشهاى دست مىباشد.
اشکال مربوط به سندرم X شکننده. گوشهاى بزرگ، کام مثلثى و دستهاى قابل انعطاف از علائم سندرم است.
ويژگىهاى مردان واجد سندرم X شکننده
|
طبيعي، اما معمولاً بيشتر از خواهران و برادران، در حدود ۷۰% |
وزن در هنگام تولد |
||
|
اغلب بين ۵۰ تا ۹۷ درصد در نوزاد و کودک، اغلب پائين ۵۰% در سنين بلوغ |
قد |
||
|
بزرگى سر بهويژه در بالغين مبتلا ديده مىشود |
سر و وضعيت آن |
||
|
پيشانى بلند و صاف در اين بيماران وجود دارد |
پيشاني |
||
|
صورت کشيده، بهويژه در بالغين |
صورت |
||
|
بهطور مختصر بدشکل، گوشهاى دراز و بزرگ |
گوشها |
||
|
نزديکبينى و انحراف چشم |
چشمها |
||
|
بزرگى بيضه، اغلب در بالغين و گهگاهى در کودکان ديده مىشود آلت تناسلى مرد معمولاً طول آن طبيعى است؛ پوست کيسه بيضه بعضى وقتها ضخيم است احتمال افزايش وقوع نقص نموي؛ نهان خالى و مشکلات ديگر دستگاه تناسلى وجود دارد. |
اعضاء تناسلى |
||
|
قابليت تحرک زياد در غضروفها، بالاخص در انگشتان، پوست نرم و حساس با ساختار نوارى باريک، قوس يا شکاف کام بلند، پائينآمدگى دريچه ميترال و اتساع صعودى آئورت، وضعيت انقباض يافته عضلات گردن و خميده شدن ستون فقرات به عقب و جلو، پاهاى صاف، فتق بيضه، پستا تخت، صرع، انقباض بيش از حد قسمتهاى پائينى دست و پا، رشد بيش از حد غدد پستانى مرد |
ويژگىهاى ديگر |
||
|
گفتار يا رفتار توأم با حرکات عجيب و غريب، بالاخص تکان دادن دست و گاز گرفتن، در خود ماندگى (Autism)، فعاليت بيش از حد، خجالت بيش از حد، تماس چشمى ضعيف، قطع عضو يا اندام بهطور خفيف (گاز گرفتن). |
رفتار |
||
|
گفتار پرسش و پاسخي، تکرار مداوم يک پاسخ کلامى يا حرکتى به محرکهاى گوناگون، تکرار خودکار سخن شنيده شده، صحبت کردن بيش از حد ظرفيت. |
گفتار |
[/vc_column_text][vc_empty_space height=”40px”][/vc_column][/vc_row]